Scris de Eduard Pascu
- Ce este hernia de disc
- Ce spun studiile: multe hernii nu dor
- Atunci de ce unele hernii dor?
- De ce uneori durerea dispare chiar dacă hernia rămâne
- Durerea de spate nu vine întotdeauna de la disc
- De ce contează evaluarea clinică
- Ce este nocicepția
- Ce este durerea
- Hernia de disc și nocicepția
- Adaptarea sistemului nervos
- Un exemplu simplu
- Ce înseamnă acest lucru pentru pacienți
- Ce este important să reținem
- Concluzie
- Bibliografie
Pentru foarte mulți oameni, momentul în care primesc rezultatul unui RMN este șocant. Pe foaie scrie: „hernie de disc”. În acel moment apare inevitabil gândul: „Asta este cauza durerii mele de spate.”
Pare logic. Pare evident. Dar medicina modernă ne arată ceva mult mai interesant — și uneori surprinzător.
Hernia de disc nu provoacă întotdeauna durere.
De fapt, milioane de oameni au hernii de disc și nu simt absolut nimic. Cum este posibil? Pentru a înțelege acest lucru trebuie să înțelegem ce este, de fapt, hernia de disc.
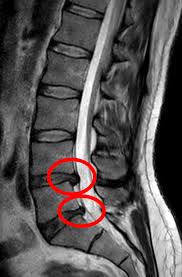
Ce este hernia de disc
Între vertebrele coloanei există discuri intervertebrale. Acestea funcționează ca niște amortizoare naturale.
Fiecare disc are două componente principale:
- nucleul pulpos – o structură gelatinoasă din interior
- inelul fibros – un strat mai rezistent care ține nucleul în interior
Hernia de disc apare atunci când o parte din nucleu iese prin inelul fibros.
Acest lucru poate duce la:
- iritarea unei rădăcini nervoase
- inflamație locală
- modificări mecanice în jurul nervului
Și atunci poate apărea durerea.
Dar cheia este cuvântul „poate”.
Ce spun studiile: multe hernii nu dor
Una dintre cele mai importante descoperiri din ultimele decenii este că hernia de disc apare frecvent și la oameni fără durere.
Un review sistematic publicat în American Journal of Neuroradiology a analizat mii de RMN-uri ale unor persoane fără dureri de spate.
Rezultatul a fost surprinzător:
- peste 30% dintre persoanele de 30 de ani aveau hernii sau protruzii discale
- procentul crește odată cu vârsta
- mulți dintre acești oameni nu aveau niciun simptom
Cu alte cuvinte:
o hernie pe RMN nu înseamnă automat că ea este cauza durerii.
Este ca și cum ai găsi riduri pe piele.
Sunt modificări ale corpului care pot apărea în mod natural.
Atunci de ce unele hernii dor?
Durerea apare de obicei când hernia afectează o rădăcină nervoasă.
Aceasta se poate întâmpla prin două mecanisme principale.
1. Compresia nervului
Dacă materialul herniat apasă pe rădăcina nervoasă, pot apărea simptome precum:
- durere iradiată pe membrul inferior (de exemplu, sciatică)
- amorțeală
- furnicături
- slăbiciune musculară
Aceasta este ceea ce medicii numesc radiculopatie.
2. Inflamația nervului
Uneori hernia nu apasă foarte tare pe nerv, dar poate provoca inflamație chimică.
Nucleul pulpos conține substanțe inflamatorii care pot irita nervul chiar și fără o compresie majoră.
Printre mediatorii implicați se numără:
- TNF-alpha
- interleukine
- prostaglandine
Această inflamație poate sensibiliza nervul și produce durere.
De ce uneori durerea dispare chiar dacă hernia rămâne
Un lucru care îi surprinde pe mulți pacienți este următorul scenariu:
Durerea dispare.
Dar hernia este încă vizibilă pe RMN.
Acest lucru este perfect posibil.
Pe măsură ce timpul trece, pot apărea mai multe procese biologice:
- inflamația se reduce
- nervul devine mai puțin sensibil
- organismul poate resorbi o parte din hernie prin mecanisme imune (fagocitoză)
De aceea multe ghiduri medicale recomandă tratament conservator înainte de a lua în calcul operația, dacă nu există semne neurologice severe.
Durerea de spate nu vine întotdeauna de la disc
Durerea de spate este un fenomen complex.
În realitate, ea poate fi influențată de mai mulți factori:
- mușchi
- articulații
- ligamente
- sistemul nervos
- stres
- nivelul de activitate fizică
Uneori există hernie de disc și durere de spate, dar ele nu sunt neapărat într-o relație directă.
Este una dintre cele mai mari confuzii în medicina coloanei.
De aceea un RMN nu este niciodată suficient pentru a pune diagnosticul.
De ce contează evaluarea clinică
Evaluarea corectă include:
- anamneza
- analiza simptomelor
- testarea neurologică
- evaluarea mișcărilor
Medicii și fizioterapeuții caută în special steagurile roșii care pot indica probleme serioase.
Dacă acestea nu sunt prezente, de multe ori tratamentul conservator este prima alegere.
Sistemul nociceptiv, hernia de disc și de ce durerea nu este același lucru cu leziunea
Pentru a înțelege mai bine legătura dintre hernia de disc și durere, trebuie să clarificăm trei concepte care sunt adesea confundate:
- leziunea tisulară
- nocicepția
- durerea
Mulți oameni cred că aceste trei fenomene apar laolaltă. În realitate, ele pot fi complet diferite și uneori nici măcar nu apar împreună.
Ce este nocicepția
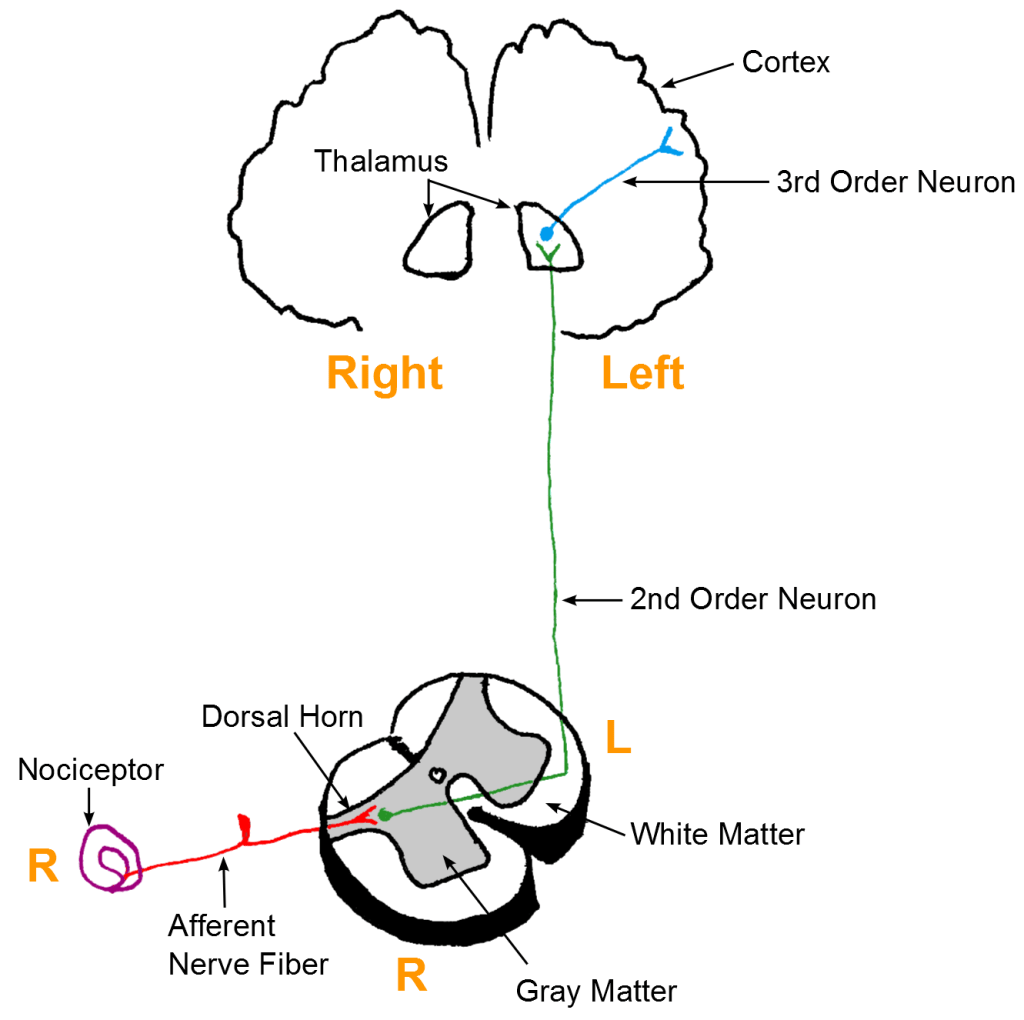
Nocicepția reprezintă procesul prin care sistemul nervos detectează stimuli potențial periculoși pentru țesuturi.
În corp există receptori specializați numiți nociceptori, care răspund la:
- presiune mecanică intensă
- temperaturi extreme
- substanțe chimice inflamatorii
Acești receptori transmit semnale prin nervi către măduva spinării și apoi către creier.
Important de înțeles este că nocicepția nu este durere.
Este doar transmiterea unui semnal de avertizare.
Creierul este cel care decide dacă acel semnal va fi perceput ca durere sau nu.
Ce este durerea
Durerea este o experiență complexă, influențată nu doar de semnalele venite din corp, ci și de:
- contextul emoțional
- experiențele anterioare
- nivelul de stres
- atenția pe care o acordăm simptomelor
- percepția de pericol
Asociația Internațională pentru Studiul Durerii (IASP) definește durerea ca:
„o experiență senzorială și emoțională neplăcută asociată sau asemănătoare cu cea asociată unei leziuni tisulare reale sau potențiale.”
Observăm un lucru important în această definiție:
durerea poate apărea chiar și fără o leziune actuală.
Hernia de disc și nocicepția
În cazul unei hernii de disc pot apărea mai multe lucruri:
- Hernia poate irita sau comprima o rădăcină nervoasă, ceea ce generează semnale nociceptive.
- Mediatorii inflamatori din nucleul pulpos (precum TNF-α, interleukine sau prostaglandine) pot sensibiliza nervul.
- Sistemul nervos poate interpreta aceste semnale ca durere.
Dar acest proces nu este automat.
Există situații în care:
- există hernie de disc, dar nu există durere
- există durere, dar hernia nu este cauza principală
- există leziune, dar sistemul nervos nu mai interpretează semnalul ca periculos
Adaptarea sistemului nervos
Un aspect fascinant al corpului uman este capacitatea de adaptare a sistemului nervos.
Pe măsură ce țesuturile se vindecă și inflamația scade, pot apărea modificări precum:
- scăderea sensibilității nociceptorilor
- reducerea inflamației locale
- adaptarea circuitelor neuronale din măduva spinării și creier
Acest lucru explică de ce uneori:
- durerea dispare
- dar hernia de disc rămâne vizibilă pe RMN.
Imaginea de pe RMN reprezintă structura, dar durerea este rezultatul interpretării sistemului nervos.
Un exemplu simplu
Gândiți-vă la o alarmă de incendiu.
- Leziunea este focul.
- Nocicepția este senzorul care detectează fumul.
- Durerea este alarma care sună.
Uneori senzorul detectează fum și alarma pornește.
Alteori senzorul detectează ceva minor și alarma nu pornește.
Iar uneori alarma poate suna chiar dacă nu există foc real.
La fel funcționează și sistemul nostru nervos.
Ce înseamnă acest lucru pentru pacienți
În cazul herniilor de disc, este important să înțelegem că:
- imaginea de pe RMN nu spune întreaga poveste
- durerea nu reflectă întotdeauna gradul de leziune
- sistemul nervos se poate adapta și simptomele se pot reduce în timp
De aceea evaluarea clinică și evoluția simptomelor sunt adesea mai importante decât imaginea structurală.
Această perspectivă nu înseamnă că herniile de disc trebuie ignorate, ci că trebuie înțelese într-un mod mai nuanțat și bazat pe dovezi științifice.
Ce este important să reținem
Hernia de disc și durerea de spate sunt legate, dar relația dintre ele nu este atât de simplă pe cât pare.
Uneori hernia provoacă durere.
Alteori nu.
Uneori durerea dispare fără operație.
Alteori este nevoie de intervenție.
Cel mai important lucru este evaluarea corectă și un plan de tratament adaptat fiecărui pacient.
Concluzie
Hernia de disc este o afecțiune frecventă și adesea înfricoșătoare pentru pacienți.
Dar realitatea medicală este mai nuanțată.
Multe hernii de disc nu provoacă durere, iar multe episoade de durere de spate se pot ameliora fără intervenție chirurgicală.
Înțelegerea acestui lucru poate reduce mult anxietatea pacienților și îi poate ajuta să ia decizii informate despre tratament.
Bibliografie
1. Raja SN, Carr DB, Cohen M, et al.
The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises.
Pain. 2020;161(9):1976–1982.
https://doi.org/10.1097/j.pain.0000000000001939
2. IASP – International Association for the Study of Pain.
IASP Terminology and revised definition of pain.
https://www.iasp-pain.org/resources/terminology/
3. Woolf CJ.
Central sensitization: implications for the diagnosis and treatment of pain.
Pain. 2011;152(3 Suppl):S2–S15.
https://doi.org/10.1016/j.pain.2010.09.030
4. Brinjikji W, Luetmer PH, Comstock B, et al.
Systematic literature review of imaging features of spinal degeneration in asymptomatic populations.
American Journal of Neuroradiology. 2015;36(4):811–816.
https://doi.org/10.3174/ajnr.A4173
5. Foster NE, Anema JR, Cherkin D, et al.
Prevention and treatment of low back pain: evidence, challenges, and promising directions.
The Lancet. 2018;391(10137):2368–2383.
https://doi.org/10.1016/S0140-6736(18)30489-6
6. Koes BW, van Tulder MW, Peul WC.
Diagnosis and treatment of sciatica.
BMJ. 2007;334:1313–1317.
https://doi.org/10.1136/bmj.39223.428495.BE
7. Genevay S, Atlas SJ.
Lumbar spinal stenosis.
Best Practice & Research Clinical Rheumatology. 2010;24(2):253–265.
https://doi.org/10.1016/j.berh.2009.11.001
8. Olmarker K, Rydevik B.
Pathophysiology of sciatica.
Orthopedic Clinics of North America. 1991;22(2):223–234.
9. Takahashi N, Yabuki S, Aoki Y, Kikuchi S.
Pathomechanisms of nerve root injury caused by disc herniation.
Spine. 2003;28(5):435–441.10. Adams MA, Bogduk N, Burton K, Dolan P.
The Biomechanics of Back Pain.
Elsevier / Churchill Livingstone.

